(L90.4) Акродерматит хронический атрофический
Патологическое изменение кожи атрофического характера

Город Симферополь еще не подключен к системе СберЗдоровье
Диагноз акродерматит хронический атрофический ставится женщинам на 39.31% чаще чем мужчинам
Мужчин имеют диагноз акродерматит хронический атрофический
0 (меньше 0.1%)Умерло от этого диагноза.
Женщин имеют диагноз акродерматит хронический атрофический
0 (меньше 0.1%)Умерло от этого диагноза.
Группа риска при заболевании акродерматит хронический атрофический - мужчины в возрасте 25-29 и женщины в возрасте 55-59



Особенности заболевания акродерматит хронический атрофический



Акродерматит хронический атрофический - что это значит
Единственным достоверно установленным возбудителем заболевания является боррелия, передающаяся человеку при укусе клеща Ixodes ricinus. Некоторые дерматологи считают, что хронический атрофический акродерматит может развиться на фоне сбоев нейроэндокринной системы, хотя, вероятнее всего, эти системные нарушения являются такими же проявлениями третьей стадии болезни Лайма, как и сам хронический атрофический акродерматит.
Другие авторы относят заболевание к аутоиммунной патологии, возникшей при инфицировании организма возбудителями сифилиса, туберкулёза, малярии. В качестве триггеров патологического процесса иногда рассматривают травмы или температурно-холодовой фактор. Однако современные представления о механизме возникновения хронического атрофического акродерматита всё-таки связаны с боррелиозом.
Что происходит при заболевании - акродерматит хронический атрофический
Кожные проявления третьей стадии болезни Лайма являются следствием повреждающего действия циркулирующих иммунных комплексов (ЦИК). Развитие хронического атрофического акродерматита в течение двух первых стадий боррелиоза носит латентный характер, заключается в формировании и накоплении этих комплексов. После укуса клеща спирохета попадает в кровь и лимфу, разносится во все органы и ткани, оккупирует лимфатические узлы. В них спирохета способна жить и размножаться годами.
Часть боррелий, циркулирующих в крови, погибает, выбрасывая в кровоток эндотоксин, стимулирующий иммунную систему. Возникают иммунные реакции антиген-антитело, результатом которых становится формирование циркулирующих иммунных комплексов, образующихся после каждой встречи антигена с антителом.
ЦИК начинают оказывать негативное влияние на дерму, нарушая её морфологию, изменяя проницаемость сосудов и формируя воспалительные инфильтраты. В область образовавшегося инфильтрата из крови мигрируют нейтрофилы. Живые боррелии, циркулирующие в крови, стимулируют синтез интерлейкинов, что усугубляет воспаление, способствующее более интенсивному разрушению структуры дермы.
Одна стадия боррелиоза сменяет другую, в кровь в это время постоянно выбрасываются новые «порции» спирохет из лимфатических узлов. Они снова выделяют эндотоксин, который стимулирует образование циркулирующих иммунных комплексов. Так происходит до тех пор, пока количество ЦИК в крови не станет достаточным для гиперстимуляции воспаления в дерме, дополнительного изменения проницаемости стенки капилляров кожи с визуальными кожными проявлениями. Это происходит одновременно с переходом боррелиоза в третью стадию и свидетельствует о хронизации процесса.
Клиническая картина
Отличительной особенностью хронического атрофического акродерматита является его стадийность. В клинической картине патологического процесса выделяют несколько периодов.
Первый, эритематозно-инфильтративный (предатрофический) характеризуется возникновением яркой спонтанной эритемы с синюшным оттенком на фоне отёчной кожи, которая со временем диффузно инфильтрируется, создавая основу будущей атрофии. Локализуются кожные проявления преимущественно на конечностях. Высыпания сопровождаются продромальными ощущениями, снижением кожной чувствительности, артралгиями, уменьшением сократительной способности мышц.
Второй, переходный (прогрессивно-атрофический) период протекает с нарастанием экссудативно-воспалительных явлений, которые в последующем постепенно стихают. Кожа теряет влагу, шелушится, снижается её эластичность. Она легко собирается в складки, становится настолько тонкой, что сквозь неё начинают просвечивать сосуды.
Третий период (стационарно-атрофический) характеризуется развитием не только атрофии кожи, но и дерматосклероза. Кожа приобретает коричневый оттенок, в очагах хронического атрофического акродерматита возникает дисхромия – гипопигментация и апигментация чередуется с гиперпигментацией.
В процесс вовлекаются придатки кожи, нарушается секреция сальных и потовых желёз, выпадают пушковые волосы, деформируются ногти. Отличительной особенностью кожной патологии при хроническом атрофическом акродерматите являются не только высыпания, но и нарушение тактильной чувствительности кожи с сохранением температурной и болевой составляющей.
Как врач ставит диагноз
Клинический диагноз выставляют дерматолог и инфекционист. Основаниями для постановки диагноза являются анамнез, клиническая картина и серологические тесты. Гистологию подключают для дифференциации патологического процесса. Консультации узких специалистов необходимы для исключения системной патологии.
РНИФ (реакцию непрямой иммунофлуоресценции) используют для определения титра боррелиозных антител. ИФА (иммуноферментный анализ) позволяет установить наличие боррелий в крови пациента. ПЦР и иммуноблоттинг дают возможность подсчитать точное количество боррелий в единице объёма крови.
Лечение и медицинская помощь
Эффективность терапии зависит от стадии патологического процесса и своевременности начатого лечения. Терапия хронического атрофического акродерматита патогенетическая, проводится курсами антибиотиков, суммарная доза которых рассчитывается с учетом результатов серологического тестирования и веса пациентов. Одновременно применяют витаминотерапию и препараты железа. Если выявлена соматическая патология, осуществляют её коррекцию.
При хроническом атрофическом акродерматите эффективны физиопроцедуры: УФО, дарсонваль, гальванизация, УВЧ, диатермия, сероводородные тёплые минеральные ванны, грязевые обёртывания, аппликации с озокеритом, парафином, массаж. Наружно показаны мази, содержащие витамины и вазоактивные препараты. После консультации с хирургом возможно хирургическое удаление подкожных узлов.


Акродерматит хронический атрофический - профилактика
Профилактика сводится к внимательному отношению к своему здоровью, регулярному наблюдению у дерматолога и ведению здорового образа жизни.
Основные симптомы заболевания акродерматит хронический атрофический
Общий отек
(Распространенный отек, Общий отек, Массивный отек)
Отек достаточно серьезный симптом и требует консультации врача
Цианоз
(Акроцианоз, Синюха, Посинение кожи, Синяя кожа, Синюшность кожи)
Синюха, синюшная окраска кожи и слизистых оболочек, обусловленная высоким высоким содержанием в крови восстановленного гемоглобина.Чаще всего наблюдается цианоз пальцев рук, губ, лица. В тяжелых случаях появляется общий цианоз кожи
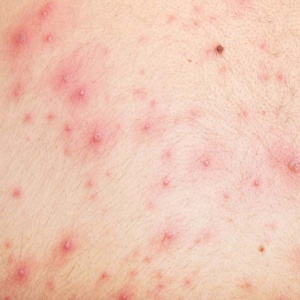
Сыпь
(Угри, Угривые прыщи, Высыпания на коже, Высыпания)
Сыпь может быть симптомом серьезного заболевания, следует провести консультацию со специалистом
Повышенная температура 37-38°
(Температура 37-38°, Субфебрильная температура)
Температура 37-38 °, при продолжительном повышении температуры следует обратиться к врачу
Шелушение кожи
(Десквамация, Псориаз, Перхоть, Шелушение, Отшелушивание, Кожа шелушится)
Шелушение кожи нормальный процесс, но патологическое сильное шелушение требует лечения
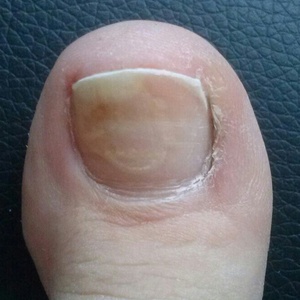
Изменение структуры ногтей
(Уплотнение ногтей, Слоение ногтей, Загрубение ногтей, Изменени формы ногтя)
Ноготь должен быть гладкий, ровный, тонкий у кутикулы, край и стороны ровные. Любые изменения ногтей - это повод проконсультироваться с врачом
Депигментация кожи
(Белые пятна на коже, Кожа теряет цвет, Нарушение пигментации кожи, Нарушение пигментации)
Изменение пигментации кожного покрова человека, которое связано либо с уменьшенным количеством пигмента, либо с полным его отсутствием.