(E78) Нарушения обмена липопротеидов и другие липидемии
Нарушение здоровья, относящееся к группе нарушения обмена веществ



Город Симферополь еще не подключен к системе СберЗдоровье
Диагноз нарушения обмена липопротеидов и другие липидемии ставится женщинам на 0.12% чаще чем мужчинам
Мужчин имеют диагноз нарушения обмена липопротеидов и другие липидемии
42 710 (7.7 %)Умерло от этого диагноза.
Женщин имеют диагноз нарушения обмена липопротеидов и другие липидемии
48 987 (8.8 %)Умерло от этого диагноза.
Группа риска при заболевании нарушения обмена липопротеидов и другие липидемии - мужчины в возрасте 55-59 и женщины в возрасте 60-64



Особенности заболевания нарушения обмена липопротеидов и другие липидемии


Нарушения обмена липопротеидов и другие липидемии - что это значит
В этиологии нарушений липидного обмена выделяют первичные и вторичные факторы.
Причинами первичной природы является генетическая предрасположенность.
К причинам вторичной природы относятся:
- малоподвижный образ жизни;
- особенности личности и поведения – стрессовый тип характера (наличие бурной эмоциональной реакции на различные раздражители);
- курение;
- алкоголизм.
К развитию вторичных дислипидемий могут привести и ряд патологических процессов:
- единичные или множественные мутации соответствующих генов, с нарушением продуцирования и утилизации липидов;
атеросклероз (в том числе и наследственная предрасположенность); побочный эффект от приема ряда лекарственных препаратов;
- эндокринные заболевания (гипотиреоз, гипертиреоидизм, сахарный диабет);
- обструктивные заболевания печения (заболевания, при которых нарушается отток из печени желчи – жидкости, выделяемой печенью и накапливаемой в желчном пузыре), например, желчно-каменная болезнь (образование камней в желчном пузыре);
- хроническая печеночная недостаточность;
- первичный билиарный цирроз; артериальная гипертензия;
- длительный прием медикаментозных препаратов (мочегонные, иммунодепрессанты, бета-адреноблокаторы).
В этиологии нарушений липидного обмена выделяют первичные и вторичные факторы.
Так, причинами первичной природы является генетическая предрасположенность.
К причинам вторичной природы относятся:
- малоподвижный образ жизни;
- особенности личности и поведения – стрессовый тип характера (наличие бурной эмоциональной реакции на различные раздражители);
- курение;
- алкоголизм.
К развитию вторичных дислипидемий могут привести и ряд патологических процессов:
- единичные или множественные мутации соответствующих генов, с нарушением продуцирования и утилизации липидов;
атеросклероз (в том числе и наследственная предрасположенность); побочный эффект от приема ряда лекарственных препаратов;
- эндокринные заболевания (гипотиреоз, гипертиреоидизм, сахарный диабет);
обструктивные заболевания печения (заболевания, при которых нарушается отток из печени желчи – жидкости, выделяемой печенью и накапливаемой в желчном пузыре), например, желчно-каменная болезнь (образование камней в желчном пузыре); хроническая печеночная недостаточность; первичный билиарный цирроз; артериальная гипертензия; длительный прием медикаментозных препаратов (мочегонные, иммунодепрессанты, бета-адреноблокаторы);
В отдельную группу выделяют алиментарную дислипидемию, вызванную чрезмерным включением в рацион продуктов, содержащих животные жиры. Она бывает двух типов: транзиторная — развивающаяся после однократного употребления жирной пищи, и постоянная — вызванная ее регулярным приемом.
Что происходит при заболевании - нарушения обмена липопротеидов и другие липидемии
При дислипидемиях нарушается качественное и количественное изменение липопротеидов (комплекс белков и липидов) в плазме крови. Это повышение или снижение содержания в плазме крови одного, реже двух, классов липопротеидов или отсутствие какого-нибудь класса липопротеидов (алипопротеинемия).
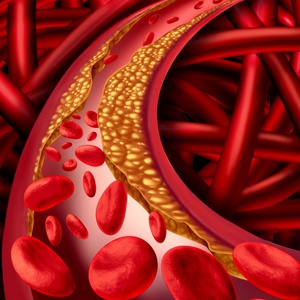
Гиперлипопротеинемия — это повышение в крови холестерина и липопротеидов низкой плотности (основные переносчики холестерина в крови). Липопротеиды откладываются в сосудистой стенке и бесконтрольно захватываются клетками иммунной системы – макрофагами. На каком-то этапе наступает липидное перенасыщение, и макрофаги меняют структуру, превращаясь в пенистые клетки. Задерживаясь в стенке сосуда, способствуют ускорению процесса деления клеток, атеросклеротической пролиферации в том числе. вызывая развитие атеросклероза. В результате закупорки просвета сосуда атеросклеротической бляшкой нарушается доставка крови к сердцу, головному мозгу, нижним конечностям, почкам, что может привести к развитию таких заболеваний, как ишемическая болезнь сердца, инфаркт миокарда, инсульт, инфаркт почки, облитерирующий атеросклероз и т. д.
Гиполипопротеинемия — это снижение липопротеидов низкой и очень низкой плотности в крови. Встречается очень редко и возникает в результате нарушения процессов всасывания в кишечнике. Характеризуется накоплением холестерина в почках, селезенке, роговице глаза и мембране эритроцитов.
Алипопротеинемия — это снижение или полное отсутствие в крови липопротеидов того или иного класса. Это наследственное заболевание, при котором появляются аномальные липопротеиды. Они накапливаются в ретикулоэндотелиальной системе (селезенке, лимфатических узлах, красном костном мозге). Заболевание сопровождается увеличением печени и селезенки, изменением миндалин (тонзиллитом с оранжевым налетом), а также быстро развиваются атеросклероз и ишемическая болезнь сердца.
Клиническая картина
Особые внешние проявления дислипидемии:
- ксантомы – плотные узелки, содержащие холестерин, над сухожилиями пациента (плотными структурами, присоединяющими мышцы к костям), например, на кисти. Редко ксантомы могут появляться на подошвах ног, ладонях, коже любого участка тела, особенно спины;
- ксантелазмы – отложение холестерина под кожей век в виде плоских узелков желтого цвета или узелков, не отличающихся по цвету от других участков кожи;
- липоидная дуга роговицы – белый либо серовато-белый ободок отложившегося холестерина по краям роговицы глаза. Появление липоидной дуги роговицы в возрасте до 50 лет свидетельствует о наличии наследственной дислипидемии.
Очень часто такое заболевание сопровождается развитием симптомов напоминающих атеросклероз, ИБС и другие заболевания сердечно-сосудистой системы. Также может проявиться синдром острого панкреатита, что более характерно при высоком содержании триглицеридов.
Говоря о клиническом проявлении дислипидемии, не стоит забывать о таком понятии как метаболический синдром. Метаболический синдром – это комплекс нарушений липидного, жирового обмена, а также дисфункция механизмов регуляции артериального давления. На практике метаболический синдром представлен:
- абдоминальным ожирением;
- гипергликемией (повышенным сахаром в крови);
- артериальной гипертензией;
- нарушением гемостаза (свертывающей системы крови).
Как врач ставит диагноз
Диагностика нарушений обмена липопротеидов включает в себя:
- Сбор анамнеза жизни и болезни (когда появились первые симптомы болезни, имели ли родственники в анамнезе атеросклероз и другие заболевания сердца и сосудов);
- Объективный осмотр пациента (осмотр слизистых и кожных покровов, измерение АТ, которое может быть повышенным);
- Общий развернутый и биохимический анализ крови, общий анализ мочи;
- Липидограмма – анализ крови, который определяет наличие и уровень содержания в крови пациента жироподобных веществ, которые являются главным признаком дислипидемии (триглицериды, липопротеиды очень низкой, низкой и высокой плотности;
Вычисление индекса атерогенности – один из самых эффективных и информативных методов диагностики. В норме он не должен превышать 3,0. Если этот показатель значительно превышает норму, то это значит, что в организме происходит прогрессирование атеросклероза и развитие осложнений данного заболевания.
Лечение и медицинская помощь
Лечение дислипидемии зависит от типа, степени тяжести и вида дислипидемии и подбирается сугубо индивидуально для каждого пациента. Существует несколько видов лечения дислипидемии:
- медикаментозное лечение;
- немедикаментозное лечение;
- диетотерапия;
- экстракорпоральная терапия
Немедикаментозное лечение включает:
- нормализовать вес тела;
- снизить количество жиров животного происхождения в ежедневном рационе, а иногда и полностью от них отказаться;
- увеличить физическую нагрузку, соответствующую силам и возможностям пациента;
- перейти на сбалансированное, витаминизированное и дробное питание;
- резко ограничить или полностью отказаться от употребления алкоголя, который увеличивает количество триглицеридов в крови пациента, способствует утолщению стенок сосудов и ускоряет развитие атеросклероза;
- ограничить курение.
Медикаментозное лечение:
- Статины – препараты, действие которых направлено на снижение синтеза клетками печени холестерина и внутриклеточного его содержания, повышают разрушение липидов, обладают противовоспалительным действием, препятствуют повреждению новых участков сосудов. Статины повышают срок жизни пациентов, снижают частоту осложнений атеросклероза и выраженность поражения сосудов. Могут вызывать повреждения печени и мышц, поэтому при приеме статинов необходимо регулярно контролировать анализы крови на предмет появления в них продуктов разрушения печени (аланин-аминотрансфераза – АЛТ) и мышц (креатин-фосфокиназа – КФК);
- Ингибиторы адсорбции холестерина – группа препаратов, которые препятствуют кишечному всасыванию холестерина. Эффект этой группы препаратов ограничен, так как холестерин, поступающий с пищей, составляет примерно 1/5 часть всего холестерина в организме, а 4/5 холестерина образуется в печени. Запрещены детям;
- Секвестранты желчных кислот — группа фармацевтических препаратов, которые обладают способностью связывать желчные кислоты и содержащийся в них холестерин, и выводят их с просвета кишечника;
- Фибраты – препараты, которые снижают уровень триглицеридов в крови и повышают количество защитных веществ ЛПВП, можно использовать совместно со статинами.;
- Омега-3 полиненасыщенные жирные кислоты – препараты, синтезированные из мускулатуры рыб, которые предохраняют сердце от инфаркта, уменьшают риск развития аритмий, продлевают срок жизни больных после инфаркта миокарда (гибель участка сердечной мышцы вследствие полного прекращения притока крови к ней).
Диетотерапия
Диета при этом заболевании направлена на снижение уровня холестерина в крови пациента и имеет несколько принципов:
- ограничить употребление жирных сортов мяса, рыбы, сала, креветок, сливочного масла, жирных сортов кисломолочной продукции, промышленных сыров, колбас и сосисок;
- обогатить свой рацион жирами, растительного происхождения, овощами, фруктами, нежирными сортами мяса птицы и рыбы;
- обезжиренная кисломолочная продукция также показана при этом виде заболевания;
- питание рекомендуется дробное, небольшими порциями через одинаковые промежутки времени.
Экстракорпоральное лечение
Такое лечение применяют для изменения свойств и состава крови, вне человеческого организма. Атерогенная дислипидемия тяжелой формы является показанием к применению этого метода. Ведь именно, атерогенная дислипидемия является фактором, способствующим развитию осложнений в виде сердечно-сосудистых заболеваний.


Нарушения обмена липопротеидов и другие липидемии - профилактика
Профилактика дислипидемий включает в себя:
- o нормализацию массы тела;
- o ведение активного образа жизни;
- o избегание стрессов;
- o рациональное распределение времени для работы и отдыха;
- o регулярный медицинский осмотр с обязате6льной сдачей анализов крови и мочи, а также измерением артериального давления;
- o диетотерапию;
- o медикаментозную профилактику;
- o немедикаментозное воздействие на причину возникновения заболевания.
Основные симптомы заболевания нарушения обмена липопротеидов и другие липидемии
Высокое давление
(Гипертония, Гипертензия, Повышенное давление)
Давление выше 140/90 мм рт.ст.
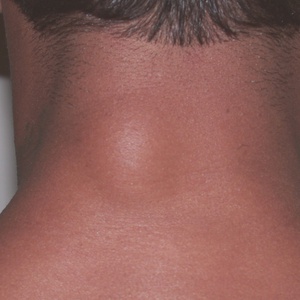
Подкожное уплотнение
(Образования под кожей, Жировик, Шишка)
Шишки и уплотнения под кожей могут развиваться на любом участке тела: лице, руках и ногах, спине, животе и др, при появлении или изменении состояния требуется проконсультироваться с врачом
Ожирение
(Избыточная масса тела, Лишний вес, Полнота, Тучность, Отложение жира)
Избыточный вес и ожирение определяются как аномальные и излишние жировые отложения, которые могут нанести ущерб здоровью