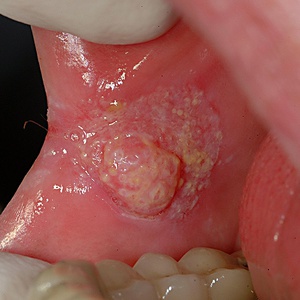
(L89) Декубитальная язва
Хроническая патология слизистой оболочки, развивающаяся из-за непрерывного воздействия травмирующего фактора



Город Симферополь еще не подключен к системе СберЗдоровье
Диагноз декубитальная язва ставится женщинам на 4.03% чаще чем мужчинам
Мужчин имеют диагноз декубитальная язва
36 151 (5.6 %)Умерло от этого диагноза.
Женщин имеют диагноз декубитальная язва
83 504 (12.0 %)Умерло от этого диагноза.
Группа риска при заболевании декубитальная язва - мужчины в возрасте 75-79 и женщины в возрасте 80-84



Особенности заболевания декубитальная язва




Декубитальная язва - что это значит
Главным этиологическим фактором возникновения язвы является постоянное воздействие травмирующего раздражителя на слизистую оболочку полости рта. На первом этапе поверхностный слой слизистой подвергается инфильтрации, затем происходит инфицирование, и начинается воспаление. В эпителии пораженной области формируется язва, дно которой покрыто грануляциями и гнойным налетом. Самыми распространенными раздражителями являются зубы с запущенным кариозным процессом и острыми краями, неграмотно установленные пломбы, выходящие за границы коронок, любые ортопедические и ортодонтические конструкции.
Даже самые качественные съемные протезы оказывают давление на слизистую полости рта и препятствуют естественному самоочищению, что в результате приводит к ухудшению тканевого кровообращения и нарушению баланса микрофлоры. Любые искусственные коронки, края которых погружены в десневой желобок, раздражают слизистую оболочку десны. Нередко декубитальная язва развивается у пациентов с нарушениями прикуса в результате давления бугров коренных зубов. Дети тоже подвержены развитию данной патологии из-за склонности прикусывать щеки и язык в момент прорезывания молочных зубов. Дополнительными факторами, способствующими формированию декубитальной язвы, являются курение, неправильное питание, авитаминоз, иммуносупрессивные состояния, сосудистые заболевания и сахарный диабет.
Что происходит при заболевании - декубитальная язва
Декубитальная или травматическая язва полости рта появляется вследствие постоянной травматизации слизистой оболочки. Глубина и выраженность очага поражения зависит от силы и времени действия раздражающего фактора. В стоматологии декубитальные язвы встречаются у пациентов всех возрастов, в т. ч. и у детей при прорезывании молочных зубов, но наиболее часто они беспокоят пожилых людей со съемными протезами и другими ортопедическими и ортодонтическими конструкциями. Локализация язвенного дефекта может быть любой, однако у взрослых пациентов патологический процесс в большинстве случаев затрагивает язык и щеки из-за постоянного контакта с острыми краями кариозных зубов и выступами протезов. При отсутствии лечения велика вероятность присоединения вторичной инфекции, а при запущенном течении – малигнизации язвенного дефекта.
Клиническая картина
Пациенты жалуются на болезненное образование в полости рта, дискомфортные ощущения во время разговора или приема пищи. При осмотре выявляется одиночный язвенный дефект слизистой оболочки с неровными краями, покрытый грязно-серым налетом, который легко снимается шпателем, оставляя кровоточащую поверхность. При прикосновении к пораженному очагу пациент испытывает боль. Окружающие ткани отечны, воспалены, наблюдается резкая гиперемия. Подчелюстные лимфатические узлы на пораженной стороне увеличены в размере и болезненны при пальпации. Края и основание длительно существующих язв становятся плотными, глубина может достигать мышечного слоя. После нейтрализации раздражающего фактора язвенный дефект быстро заживает.
Как врач ставит диагноз
Как правило, для диагностики заболевания достаточно сбора анамнеза и поверхностного осмотра. Декубитальную язву легко спутать с некоторыми другими заболеваниями, поэтому необходимо проводить дифференциальную диагностику – в частности, отличить язву от твёрдого шанкра, туберкулёзной и трофической язв.
Одним из главных способов дифференцировать декубитальную язву от других заболеваний является устранение провоцирующего травму фактора. Если после того, как травматизация прекратилась, новообразование не исчезло, требуется дополнительная диагностика для уточнения диагноза. Цитологический анализ – то есть анализ тканей язвы – может помочь обеспечить более точную диагностику. Для его проведения может понадобиться биопсия.
Лечение и медицинская помощь
Основная цель лечения – это устранение или ослабление действия травмирующего фактора. В обязательном порядке проводится санация полости рта, пломбирование кариозных зубов и замена старых некачественных пломб на новые. Необходимо свести к минимуму раздражающее воздействие всех ортопедических и ортодонтических конструкций. Пациентам с выраженным болевым синдромом рекомендуется проведение теплых полосканий, аппликаций или орошений местными анестетиками (лидокаин, новокаин, пиромекаин).
Чтобы устранить некротический или фибринозный налет, используются аппликации протеолитических ферментов (трипсин, химотрипсин), после чего налет легко удаляют шпателем, а язвенный дефект обрабатывают антисептическими средствами (перекись водорода, диметилсульфоксид). Для ускорения заживления используются мази с репарационным действием (метилурациловая и пр.). Как только начинается процесс эпителизации язвы, рекомендуется наносить кератопластические средства (облепиховое масло, поливинокс).


Декубитальная язва - профилактика
Для профилактики необходимо регулярно проходить осмотры у врача-стоматолога, проводить лечение кариозных зубов и выбирать высококвалифицированных специалистов для ортодонтического и ортопедического лечения.
Основные симптомы заболевания декубитальная язва
Покраснение кожи
(Покраснение, Красная кожа, Румянец, Красные щеки, Покраснение кожи, Гиперемия, Покраснение лица)
Переполнение кровью сосудов, что приводит к покраснению кожи или слизистой
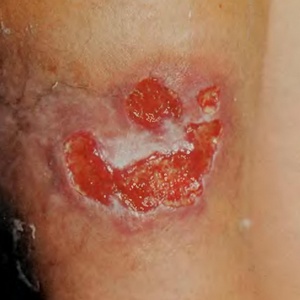
Язва наружная
(Рана, Болячка, Ранка)
Язвой называют глубокий дефект кожи, поражающий не только эпидермис, но и сосочковый слой собственно кожи, иногда подкожную клетчатку и даже ниже расположенные ткани. После заживления язва всегда оставляет рубец
Отек тканей
(Локальная гипертермия , Горячая на ощупь, Отек на коже, Припухлость, Уплотнение, Локализованный отек)
Отек в конкретном месте - это повод проконсультироваться у врача
Пустулы
(Прыщ, Чирий, Гной под кожей)
Плотные образования, возвышающиеся над окружающей тканью в полости которых содержится гной. После вскрытия могут оставаться рубцы.
Увеличение лимфатических узлов
(Лимфаденопатия, Увеличение лимфоузлов, Лимфоузел воспаление, Лимфоузлы набухли, Увеличились лимфоузлы)
Воспаление лимфатических узлов свидетельствует о проблемах в зоне, которую "обслуживает" узел. Чаще всего увеличение лимфоузла связано инфекцией, реже оно является следствием опухолевого поражения