(L08.1) Эритразма
Бактериальное заболевание кожи



Город Симферополь еще не подключен к системе СберЗдоровье
Диагноз эритразма ставится мужчинам на 16.09% чаще чем женщинам
Мужчин имеют диагноз эритразма
15 034 (1.7 %)Умерло от этого диагноза.
Женщин имеют диагноз эритразма
24 562 (3.9 %)Умерло от этого диагноза.
Группа риска при заболевании эритразма - мужчины в возрасте 55-59 и женщины в возрасте 75-79



Особенности заболевания эритразма



Эритразма - что это значит
Лица, страдающие от эритразмы, обладают повышенной концентрацией Corynebacterium minutissimum в верхних слоях эпидермиса.
Инфицирование происходит при использовании предметов личной гигиены, принадлежащих носителю заболевания. Чаще всего заражение происходит во время незащищенных половых актов, посещения бань, саун, бассейнов, пеших прогулок по земле или песку.
Избыточное количество Corynebacterium minutissimum в эпидермисе не приводит к поражению волос или ногтевых пластин. Благоприятными условиями для жизнедеятельности возбудителя эритразмы являются:
-
развившийся у ребёнка или взрослого гипергидроз;
-
проживание пациента во влажном и жарком климате;
-
травматические дерматиты;
-
пренебрежение человека правилами личной гигиены;
-
чрезмерно частое принятие душа, использование значительного количества мыла и моющих средств.
Снижению защитных свойств кожи могут способствовать отдельные заболевания эндокринной системы и пищеварительного тракта.
Что происходит при заболевании - эритразма
Кожа вместе со слизистой оболочкой образует первую линию защиты против инфекций. Кератинизация (отмирание и ороговение клеток эпидермиса) и сухость ограничивают размножение микроорганизмов, что поддерживается низким pH поверхности кожи и ограничивают колонизацию кожи комменсалами (микроорганизмами, которые в норме живут совместно с человеком, извлекают из этого пользу и не причиняют вреда). Микроорганизмам необходимо преодолеть эти защитные механизмы путём проникновения через неповреждённый эпидермис, либо путём растворения клеток кератиноцитов, также они могут проникнуть через механические микротравмы на коже.
Роговой слой кожи состоит в основном из кератина, смешанного с секретируемыми липидами придатков кожи, которые используются в качестве субстрата для метаболизма бактерий, паразитирующих на коже.
При повышении уровня количества липидов начинается активное размножение комменсалов, что приводит к воспалительному процессу. В результате таких предрасполагающих факторов, как высокая температура, влажность в результате мацерации кожи, коринебактерии проникают в верхнюю треть рогового слоя, где усиленно размножаются.
Бактерии проникают в межклеточные пространства и внутрь клеток, растворяя кератин фибрилл, вызывая утолщение рогового слоя.
В процессе жизнедеятельности бактерии синтезируют копропорфирин III (пигмент, образующийся в результате обменных процессов), который накапливается в коже, вызывая кораллово-красное свечение очагов поражения при осмотре лампой Вуда.
Клиническая картина
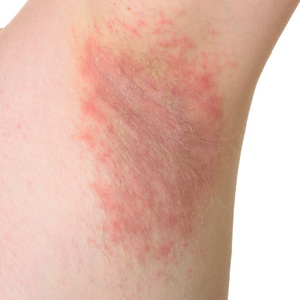
Базовые проявления эритразмы — шелушащиеся пятна, появляющиеся на кожных покровах. Первичные очаги окрашены в светло-коричневый, красный, бурый или жёлтый цвет. Диаметр пятен не превышает 50 мм.
Постепенно высыпания увеличиваются в размерах. Несколько мелких очагов могут сливаться в один крупный участок эритразмы, который покрыт мелкими чешуйками. Спустя несколько недель в центре поражённого участка формируется пигментированное образование бурого цвета (в редких случаях происходит побледнение окраски).
Пятна появляются рядом с крупными кожными складками. Мужчины могут столкнуться с образованием обширного очага в паховой области, промежности и на внутренних поверхностях бёдер. Женщины страдают от формирования пятнистых участков в складках под молочными железами и в подмышечных впадинах. Люди с избыточным весом могут обнаружить пятна на животе и ягодицах.
В большинстве клинически регистрируемых случаев эритразмы пациенты не испытывают никаких субъективных ощущений. В редких случаях дети и взрослые жалуются на умеренный зуд. Отсутствие специфических симптомов приводит к незаметному течению заболевания. Патология может развиваться длительное время с постоянным чередованием ремиссий и обострений.
Как врач ставит диагноз
Диагностика заболевания происходит в несколько этапов:
-
сбор анамнеза, осмотр больного и обследование пораженных участков кожи, соскоб;
-
облучение пораженной кожи лампой Вуда (должно присутствовать свечение пигмента, выработанного болезнетворными микроорганизмами);
-
микроскопия соскоба тканей из очага эритразмы (обнаружение цепочек или групп кокковидных клеток);
-
бактериальный посев соскоба для выявления возбудителя (болезнь необходимо дифференцировать с псориазом, рубромикозом, микробной экземы, паховой эпидермофитией, кандидозом кожи, контактным и перианальным дерматитом, а также с разноцветным и розовым лишаем).
Лечение и медицинская помощь
Лечение эритразмы предусматривает использование наружных средств для отшелушивания и дезинфекции кожи - эритромициновой и серно-дегтярной мази.
Мазь втирают в проблемные зоны дважды в сутки на протяжении недели. Кроме того, для обработки инфекционных очагов используют 5%-й салициловый спирт, 3%-й салицилово-резорциновый спирт, 2%-й спиртовой раствор йода. В случае обширного поражения кожных покровов врач-дерматолог назначает антибиотики для приема внутрь.
С целью ликвидации покраснения и отечности применяют водные растворы анилиновых красителей.
Весьма полезны физиотерапевтические процедуры с ультрафиолетом, а также ежедневный загар в течение 30 - 40 минут под утренним и вечерним солнцем.
Для успешного лечения эритразмы следует провести дезинфекцию постельного белья, одежды, обуви и прочих предметов обихода. Одежду и нижнее белье необходимо ежедневно стирать и проглаживать утюгом. С целью предупреждения рецидивов болезни рекомендуется на протяжении одного месяца регулярно протирать кожные складки 2%-м раствором салицилового спирта или 1-2% раствором камфорного спирта, а затем наносить на них тальк или борную кислоту.


Эритразма - профилактика
Основная мера профилактики этого заразного заболевания – соблюдение гигиены. Чтобы не создавать на коже благоприятной среды для размножения микроорганизмов, следует регулярно принимать душ и насухо вытирать кожные складки. Особенно подмышки, паховую область, шею и живот.
Одной из важных мер профилактики является снижение потливости. Это достигается сменой синтетической одежды на натуральную, использованием дезодорантов, и ежедневными гигиеническими процедурами.
Также стоит помнить, что вся новая одежда перед ноской должна быть выстирана и проглажена.
Основные симптомы заболевания эритразма
Пятна на коже
(Родинки, Потемнение кожи, Родимое пятно, Покраснение кожи, Пятно на коже)
Родинки и изменение цвета кожи требуют наблюдения специалиста
Зуд
(Чешится, Кожа чешится, Зудит, Чесотка, Кожный зуд)
Видоизмененное чувство боли, обусловленное раздражением нервных окончаний болевых рецепторов, в совокупностью с другими симптомами может быть признаком заболевания, если симптом возник аномально, обратитесь к врачу
Хлоазма
(Пигмент, Пигментация кожи, Пигментные пятна)
Шелушение кожи
(Десквамация, Псориаз, Перхоть, Шелушение, Отшелушивание, Кожа шелушится)
Шелушение кожи нормальный процесс, но патологическое сильное шелушение требует лечения
Пигментация кожи
(Веснущки, Пятна на коже, Пигментные пятна, Родинки)
Усиленная пигментация кожи обычно появляется в местах, подверженных воздействию солнца: лицо, руки, шея, предплечье и плечи.