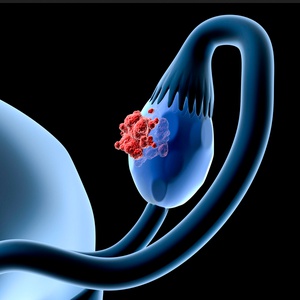
(C56) Рак яичника
Злокачественная опухоль, поражающая яичники.



Город Симферополь еще не подключен к системе СберЗдоровье
Диагноз рак яичника ставится только женщинам
Мужчин имеют диагноз рак яичника
0 (Смертность отсутствует)Умерло от этого диагноза.
Женщин имеют диагноз рак яичника
676 663 (16.6 %)Умерло от этого диагноза.
Группа риска при заболевании рак яичника - мужчины в возрасте 0 и женщины в возрасте 60-64



Особенности заболевания рак яичника



Рак яичника - что это значит
1. Возраст. Рак яичников и некоторые другие опухоли, например, стромы полового тяжа — болезнь пожилых, а герминогенные новообразования поражают молодых женщин и подростков.
2. Генетические (наследственные) факторы. В 95% случаев рак яичников возникает спорадически и лишь в 5% носит наследственный характер. Риск заболеть выше у женщин, у которых родственницы 1-й степени родства (мать, дочь, родная сестра) или 2-й степени родства (бабушка, внучка, двоюродная сестра, тетя или племянница) болели раком яичников.
3. Гормональные факторы. Беременность снижает риск возникновения рака яичников. С увеличением числа беременностей повышается защитный эффект от рака яичников. Обратите внимание, что чем больше беременностей, тем меньше число овуляторных менструальных циклов в течение репродуктивного периода женщины. увеличивает риск рака яичников.
4. Тальк. В некоторых работах говорится о повышенном риске рака яичников при использовании талька женщинами в гигиенических целях (на область промежности). Полагают, что это связано с асбестом, содержащимся в тальке, который обладает канцерогенным действием.
Что происходит при заболевании - рак яичника
Эпителиальные злокачественные опухоли яичников (рак) составляют около 80% всех опухолей яичников и происходят из эпителия яичников. Остальные опухоли возникают из зародышевых и стромальных клеток. Источником почти всех эпителиальных опухолей яичников считают кисты. Клетки в этих кистах могут дифференцироваться как в трубный, так и в эндоцервикальный эпителий.
В последнее время вопросы этиологии, патогенеза и ранней диагностики во многом связывают с медикогенетическими исследованиями, направленными на изучение роли наследственной предрасположенности к развитию рака яичников, их генетической гетерогенности и выявление лиц среди родственников с потенциально высоким риском заболеть этой формой рака.
Клиническая картина
- Бессимптомное течение.
- Ноющие (тянущие) боли внизу живота и/или в поясничной области во время или после физической нагрузки.
- Боли и дискомфорт во время полового акта ().
- (нерегулярность).
- Увеличение в объеме живота.
- .
- Симптомы сдавления органов малого таза (при сдавлении мочевого пузыря – , при сдавлении прямой кишки – частые позывы к дефекации или запоры).
- , ">, ">Рвота">">рвота.
- Быстрая потеря или набор веса.
- , быстрая ">, общее .
- Кровянистые выделения из половых путей (влагалища).
- Симптомы, обусловленные метастазированием (вторичные очаги роста опухоли, возникающие в близлежащих и удаленных органах): и , боли в костях, патологические переломы, , неврологическая симптоматика (">, движений, судорожные припадки).
- Неспецифические симптомы опухолевой интоксикации (симптомы, которые могут встречаться и при других заболеваниях):
- анемия (снижение уровня гемоглобина (железосодержащий белок красного цвета, находится в красной кровяной клетке, эритроците) в крови),
- высокая СОЭ (скорость оседания эритроцитов, показывает наличие воспаления в организме),
- ,
- , общее , быстрая ">,
- .
Как врач ставит диагноз
Ранняя диагностика рака яичников трудна, поскольку до настоящего времени не существует специфических диагностических тестов, позволяющих выявить опухоль на начальных этапах её развития.
Одним из наиболее интересных и перспективных направлений в диагностике злокачественных опухолей считают определение опухолевых маркёров. Несмотря на кажущееся обилие опухолевых маркёров, единственно надёжным тестом при раке яичников, причём в основном при серозной его форме, служит определение СА 125.
Достоинством ультразвукового метода в диагностике опухолей яичников считают его высокую информативность (чувствительность, специфичность и точность достигают 80–90%), простоту, быстроту, безвредность, безболезненность, возможность многократного проведения. УЗИ малого таза стало рутинным методом в обследовании женщины при подозрении опухоли яичника. Для более углублённой диагностики при наличии опухолей яичников в настоящее время применяют такие высокоинформативные методы, как КТ и МРТ.
Рентгенография грудной клетки — обязательный компонент обследования при подозрении на опухоль яичников, так как позволяет диагностировать возможное метастазирование в лёгкие и плеврит. Это даёт основание с большей или меньшей долей вероятности заподозрить опухоль яичников. Однако только гистологическая верификация диагноза может дать точный и окончательный ответ.
Иногда для постановки диагноза необходимо выполнение лапароскопии или лапаротомии и получение материала для гистологического исследования.
Лабораторные и инструментальные методы исследования (103)
Комплекс исследований (7)
Лечение и медицинская помощь
Оперативному вмешательству в настоящее время придают первостепенное значение как самостоятельному методу и как важнейшему этапу в комплексе лечебных мероприятий.
При злокачественных опухолях яичников операцией выбора считают экстирпацию матки с придатками, удаление большого сальника. В некоторых клиниках призывают дополнительно производить аппендэктомию, спленэктомию, резекцию поражённых отделов кишки, а также забрюшинную лимфаденэктомию.
Значительно больше проблем возникает при лечении больных с распространёнными стадиями заболевания. В настоящее время нет сомнений в необходимости при первичном лечении этих больных проведения комбинированных или комплексных мероприятий.
Изучая значение последовательности лечебных воздействий при III–IV стадиях рака яичников, пришли к выводу, что вариант «операция+химиотерапия» улучшает выживаемость больных при сравнении с вариантом, когда на первом этапе было проведено лекарственное лечение.
Системную химиотерапию считают стандартным методом лечения больных распространённым раком яичника. С учётом того, что при II–IV стадиях рака яичников циторедуктивную операцию не считают радикальной, проведение химиотерапии следует начать как можно быстрее после операции (в ближайшие 2–4 нед).


Наблюдение и уход за пациентом (2)
Медицинские услуги для лечения заболевания (2)
Прием (осмотр, консультация) врача-специалиста (10)
Рак яичника - профилактика
Профилактики рака яичников не существует в связи с отсутствием полноценного понимания этиологии и патогенеза этой патологии. К сожалению, единственное, что могут предложить онкологи в настоящее время, это регулярное наблюдение гинекологом с целью раннего выявления яичниковых образований, профилактика и лечение воспалительных заболеваний, приводящих к бесплодию. Последнее повышает риск заболевания, в то время как большое количество беременностей и родов обладает значительным защитным действием.
Основные симптомы заболевания рак яичника
Кровянистые выделения из влагалища
(Кровь из влагалища, Кровь в середине цикла, Алые выделения, Коричневые выделения)
кровотечение вне естественного цикла наблюдается у женщин с частыми нарушениями функций мочеполовой системы
Слабость
(Астеническое состояние, Астенический синдром, Астения, Упадок сил, Бессилие)
Обычно возникает в результате истощающих заболеваний внутренних органов, инфекций, интоксикаций, эмоциональных, умственных и физических перенапряжений
Анормальная потеря веса
(Потеря веса, Резкое похудание, Резкая потеря веса, Сильное похудание, Снижение массы тела, Похудение)
Если вес снизился аномально или резко, обратитесь к врачу
Повышенная температура 37-38°
(Температура 37-38°, Субфебрильная температура)
Температура 37-38 °, при продолжительном повышении температуры следует обратиться к врачу
Утомляемость
(Астения, Утомляемость, Снижение работоспособности, Недомогание, Усталость)
Если вы быстро утомляетесь обязательно проверьтесь у врача
Боль при половом акте
(Боль при сексе, Боль во время секса, Болезненный секс, Диспареуния, Неприятные ощущения во время полового акта, Дискомфорт при половом акте)
Не откладывайте визит к врачу, если чувствуете боль при половом акте
Боль внизу живота
(Болит низ живота, Боль внизу, Боль внизу живота при беременности)
Боль внизу живота, достаточно распространенный симптом, он может свидетельствовать о различных заболеваниях как пищеварительной, так и репродуктивной системы
Боль в пояснице
(Дорсалгия, Боль в нижней части спины, Боль в области поясницы, Боль в спине, Спина внизу болит, Боль в крестце, Боль в области крестца, Боль в пояснице при беременности, Боль в пояснице справа)
Боли в нижней части спины – одна из основных жалоб при обращении в поликлинику