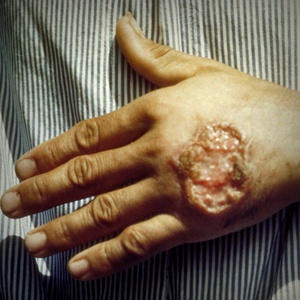
(B55) Лейшманиоз
Кожное заболевание leishmania tropica, которое вызывается простейшими паразитами – лейшманиями. распространено в регионах с жаркими и теплыми климатическими условиями



Город Симферополь еще не подключен к системе СберЗдоровье
Диагноз лейшманиоз ставится мужчинам на 7.70% чаще чем женщинам
Мужчин имеют диагноз лейшманиоз
1 926 (38.4 %)Умерло от этого диагноза.
Женщин имеют диагноз лейшманиоз
598 (13.9 %)Умерло от этого диагноза.
Группа риска при заболевании лейшманиоз - мужчины в возрасте 0-5 и женщины в возрасте 75-79



Особенности заболевания лейшманиоз



Лейшманиоз - что это значит
Возбудитель инфекции – паразит Leishmania, относящийся к простейшим. Резервуарами паразитов в природе служат москиты, енотовидные собаки, ленивцы, грызуны, лисы и дикобразы. Основным способом заражения является трансмиссивный путь, реализуемый с помощью переносчиков – москитов, реже песчаных мух.
Микроорганизм нуждается в смене двух хозяев для размножения, при этом безжгутиковая фаза развития проходит в организме людей либо животных, а жгутиковая – в пищеварительном тракте самки москита. При укусе переносчик срыгивает в ранку лейшманий, которые внедряются в толщу кожи.
Другие пути инфицирования (вертикальный, при гемотрансфузиях и оперативных вмешательствах) встречаются редко. Группами риска по кожному лейшманиозу являются дети, сельские жители, путешественники, ВИЧ-инфицированные люди и онкологические больные. Чаще всего заболевают молодые мужчины и пожилые женщины.
Что происходит при заболевании - лейшманиоз
Возбудитель проникает в толщу кожи человека при укусе москита, формируя в области входных ворот лейшманиозную гранулему. Впоследствии, при висцеральной форме инфекции гранулема рассасывается, а при кожной - прогрессирует в язву. Лейшмании разносятся по организму с током лимфы, поражая регионарные лимфатические узлы. Вдоль лимфатического сосуда паразиты могут формировать лейшманиомы – ряд последовательно располагающихся специфических язв.
Клиническая картина
Инкубационный период городской формы патологии длится от 10 суток до года, чаще – 3-5 месяцев; для сельского варианта время инкубации может сокращаться до 1-8 недель. Начало болезни постепенное, с лихорадкой до 38°C. Острый дебют характерен для маленьких детей и ВИЧ-позитивных пациентов, часто приводит к кожно-висцеральному поражению и гибели. На месте укуса москита появляется бурого цвета бугорок, который постепенно вырастает до 2-х и более сантиметров, покрывается мелкими чешуйками (лейшманиома). Затем образование продолжает свой рост и через полгода изъязвляется с появлением характерного слизисто-гнойного отделяемого. Заживление язвы завершается образованием рубца.
Сельская форма болезни протекает гораздо быстрее и агрессивнее: лейшманиомы практически сразу переходят в язвенную стадию с формированием дочерних бугорков, через 2-4 месяца дно язвы начинает напоминать рыбью икру и центробежно заживать с появлением рубцового дефекта. Лимфатические сосуды воспаляются, пальпируются в виде твердых узлов-бусин, часть из которых вскрывается. После перенесенного городского кожного варианта в редких случаях отмечается хроническое течение процесса с образованием небольших бугорков около рубца, которые не изъязвляются и могут персистировать всю жизнь человека.
Как врач ставит диагноз
При подозрении на лейшманиоз для подтверждения диагноза могут быть использованы следующие методы диагностики:
-
Микроскопия и ПЦР-исследование пунктатов органов и тканей, соскоба с пораженной области кожи
-
ПЦР-исследование крови может быть информативным при лейшманиозе у пациентов с ВИЧ-инфекцией
-
Серологическое исследование (ИФА IgG) применяется при подозрении на висцеральный лейшманиоз, но стоит помнить, что возможно получение как ложноотрицательных результатов (например, при ВИЧ-инфекции, при раннем и пожилом возрастах), так и ложноположительных (СКФ, лейкоз, сифилис, и др.). При этом серологические исследования не проводятся для определения эффективности проводимого лечения - это связано с длительным обнаружением IgG в крови после излечения.
-
Также может быть информативным культуральное исследование пунктатов - посев на специальные среды.
Лабораторные и инструментальные методы исследования (6)
Комплекс исследований (3)
Лечение и медицинская помощь
Пациенты с кожными формами болезни не нуждаются в стационарном лечении. Постельный режим показан при выраженной лихорадке, болевом синдроме и гнойных осложнениях. Специальная диета не разработана, из-за возможных лекарственных побочных эффектов рекомендуется отказаться от приема алкоголя, наркотических средств и никотина, исключить на время лечения трудноперевариваемую пищу (жирное, жареное, маринады). Показана местная антисептическая обработка язв, полоскание рта и промывание носовых ходов при расположении очагов на слизистых, применение стерильных повязок с ежедневной сменой.
Специфическое антипротозойное лечение осуществляется с учетом вида возбудителя преимущественно препаратами пятивалентной сурьмы (натрия стибоглюконата). Возможно использование милтефозина, пентакарината, липосомального амфотерицина В. Системное применение этих средств сопряжено с риском развития побочных эффектов, поэтому в настоящее время ведется изучение местных медикаментов (кремы, мази) в качестве дополнения к основной терапии. Симптоматическое лечение подразумевает прием жаропонижающих, обезболивающих, дезинтоксикационных и других препаратов. При резистентности лейшманиоза проводится спленэктомия.
Местное лечение лейшманиозных кожных язв неразрывно связано с тепловым воздействием, поскольку возбудители крайне чувствительны к высоким температурам. Среди подобных методов терапии распространена радиочастотная, преимущество которой заключается в отсутствии повреждения здоровой кожи в процессе применения. Используется фотодинамическая и прямая электрическая терапия, инфракрасная стимуляция, лазеролечение.


Прием (осмотр, консультация) врача-специалиста (8)
Лейшманиоз - профилактика
Профилактика лейшманиоза включает меры по благоустройству населенных пунктов, ликвидацию мест расселения москитов (свалок и пустырей, затопленных подвальных помещений), дезинсекцию жилых помещений. Индивидуальная профилактика заключается в использовании репеллентов, других средств защиты от укусов москитов. При обнаружении больного производят химиопрофилактику пириметамином в коллективе. Специфическая иммунная профилактика (вакцинация) производится лицам, планирующим посещение эпидемически опасных районов, а также неимунному населению очагов инфекции.
Основные симптомы заболевания лейшманиоз
Высокая температура 38-42°
(Гипертермия, Повышение температуры, Лихорадка, Жар)
Повышение температуры тела человека более 38° С может быть опасно для здоровья и требует медицинской помощи
Лихорадка с ознобом
(Жар, Озноб, Лихорадит)
Различают три стадии лихорадочной реакции: повышение температуры, затем появляется ощущение жара, на третьей стадии снижение температуры в следствии повышения теплоотдачи, процесс носит циклический характер
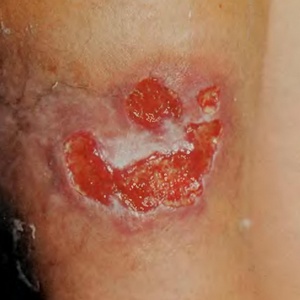
Язва наружная
(Рана, Болячка, Ранка)
Язвой называют глубокий дефект кожи, поражающий не только эпидермис, но и сосочковый слой собственно кожи, иногда подкожную клетчатку и даже ниже расположенные ткани. После заживления язва всегда оставляет рубец
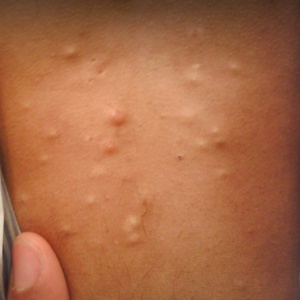
Узлы на коже
(Бугорки на коже)
Кожные высыпания в виде бугорков
Уточненные формы заболевания
| (B55.0) Висцеральный лейшманиоз |
| (B55.1) Кожный лейшманиоз |
| (B55.2) Кожно-слизистый лейшманиоз |
| (B55.9) Лейшманиоз неуточненный |